Каждый человек рано или поздно сталкивается с болями в спине. Они могут быть как одноразовыми вследствие перенапряжения мышц, так и хроническими при характерных патологиях опорно-двигательной системы. Дискомфорт в спине может свидетельствовать об опасных заболеваниях, таких как спондилопатии, миелопатии или грыжи диска.
Определение патологии
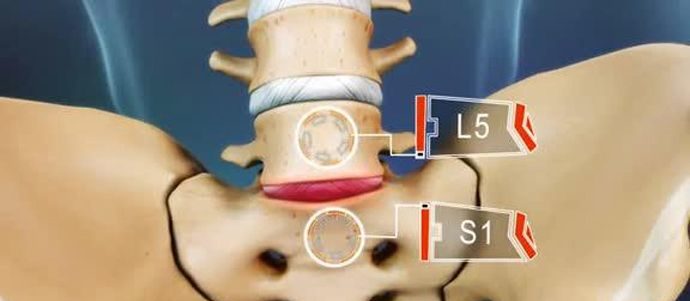
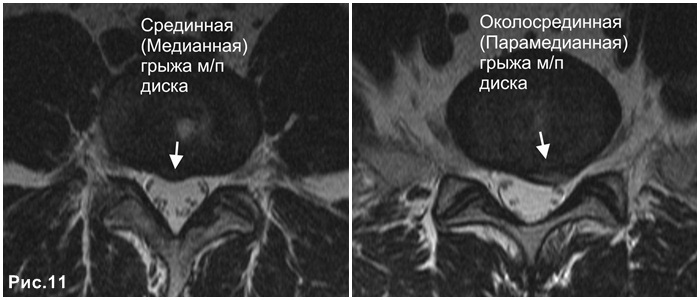
Парамедианная грыжа диска , дегенеративная патология межпозвоночного диска, характеризующаяся его смещением внутрь канала позвоночника. Часто сопровождается односторонней или двусторонней компрессией спинного мозга, что приводит к ограничению дееспособности человека, вплоть до инвалидности.
Чаще всего встречается парамедиальная грыжа в поясничном отделе, при этом поражается диск между l4 l5 позвонками. В пояснично-крестцовом отделе патологии подвержен l5-s1 межпозвоночный диск. Цервикальный участок позвоночника поражается болезнью реже, нежели поясничный, болезнь затрагивает диск между c5-c6 позвонками. Ввиду малой нагруженности грудного отдела он редко страдает от грыжи.
Виды парамедианных грыж
В зависимости от характера течения патологии, парамедианные грыжи делят на дорсальную, латеральную, секвестрированную, лево- и правостороннюю, фораминальную. Рассмотрим каждый вид подробнее.
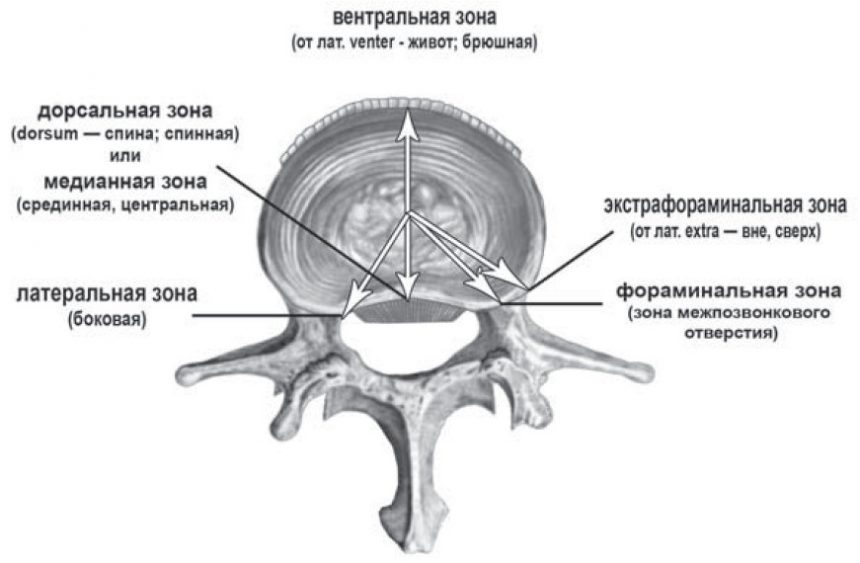
Дорсальная
Включает в себя левостороннюю и правостороннюю грыжи диска. Выпячивание расположено в направлении спинномозгового канала. В зависимости от величины грыжи и степени сдавления спинного мозга возникают различные симптомы.
Латеральная
Выпячивание располагается в сторону межпозвонкового отверстия, то есть образование разрушает заднюю часть фиброзного кольца. Из-за характера ее течения значительно осложняется диагностика патологии. Она находится в непосредственной близости от средней линии фиброзного кольца.
Секвестрированная
Такой вид грыжи сопровождается полным разрывом фиброзного кольца с выпадением пульпозного ядра из диска в спинномозговой канал. Грыжа диска с секвестрацией считается наиболее тяжелой степенью нарушения целостности межпозвоночного диска. Симптомы варьируются в зависимости от тяжести и локализации разрыва.
Врач-ортопед, стаж работы 12 летСеквестрированное осложнение может выступать следствием длительных дистрофических процессов, вызывающих разрушение межпозвоночного диска.
Левосторонняя
Разновидность парамедианной грыжи, для которой характерно выпячивание пульпозного ядра в левую сторону туловища и сдавливание отходящих от спинного мозга нервов. Наиболее часто патологии подвергается пояснично-крестцовый отдел.
Правосторонняя
Возникает в месте выхода из позвоночного канала спинномозгового корешка при выпячивании пульпозного ядра в правую сторону туловища.
Причины
Факторы, провоцирующие развитие:
- эндокринные патологии,
- врожденные аномалии,
- наследственная предрасположенность,
- сопутствующие заболевания позвоночного столба,
- малоподвижный образ жизни,
- травматизм позвоночника,
- возраст пациента,
- лишний вес,
- чрезмерные нагрузки на хребет.
Врач-ортопед, стаж работы 12 летНемаловажным фактором является гендерный признак. Известно, что женщины среднего возраста в несколько раз реже подвергаются возникновению парамедианной грыжи позвоночного столба, нежели мужчины.
Симптомы
Симптомы патологии зависят от локализации грыжи диска. Если поражен диск между с5 с6 шейными позвонками, патология проявляется следующим образом:
- мигрень,
- парестезия,
- боли в шее и плечах, иррадиирующие в руки,
- головокружение и галлюцинации,
- нарушение зрительной и слуховой функций.
При поражении грудного отдела:
- боли в грудной клетке,
- ощущение сдавливания в груди,
- жжение между лопатками,
- затрудненное дыхание,
- усиливающиеся боли при чихании и кашле.
Если поражается поясничный или пояснично-крестцовый отдел, патология характеризуется следующими признаками:
- ишиасные боли,
- онемение, парестезии пальцев нижних конечностей,
- боль, иррадиирующая в ноги и ягодицы,
- нарушение работоспособности органов малого и большого таза,
- снижение двигательной активности.
Диагностика
Лечением и диагностикой парамедианной грыжи диска занимаются вертебролог, невропатолог, нейрохирург или ортопед. Первым делом после обращения пациента к доктору, тот должен собрать анамнез, изучить историю болезни, осмотреть место, где болевой синдром проявляется больше и чаще всего, и на основе жалоб пациента предположить наличие грыжи межпозвоночного диска. Окончательный диагноз ставится только после полного обследования, которое включает в себя:
- рентгенографию,
- магнитно-резонансную томографию,
- компьютерную томографию,
- сцинтиграфию,
- УЗИ,
- электронейромиографию,
- миелографию.
С помощью вышеперечисленных анализов можно узнать точную локализацию, степень и тип патологии. Также они позволяют исключить или подтвердить другие сопровождающие спондилопатии. На основе полученных данных пациенту назначается индивидуальное лечение.
Лечение
Если на МР картине не наблюдается сильных нарушений, то лечение начинается с консервативных методов. Если они не оказывают должного результата спустя определенный период, без оперативного вмешательства не обойтись.
Медикаментозное
Пациенту с парамедиальной грыжей диска назначают следующие лекарства:
- миорелаксанты , нормализуют тонус и расслабляют мышцы,
- кортикостероиды , устраняют мышечную слабость,
- нестероидные противовоспалительные препараты , уменьшают болевой синдром и снимают воспаление,
- анальгетики , снимают боль,
- диуретики , нормализуют обмен веществ при развитии осложнений, связанных с органами малого и большого таза,
- опиаты , наркотическое обезболивающее (назначается крайне редко).
Для обеспечения наилучшей эффективности лечения, в зависимости от состояния пациента параллельно с приемом лекарств ему назначают физиотерапевтические процедуры.
Хирургическое
Оперативное вмешательство проводят лазерным или эндоскопическим методом. При осуществлении хирургических манипуляций удаляется весь поврежденный диск или его часть. Такая процедура называется дискэктомией. Она позволяет снизить давление на спинной мозг, тем самым нормализуя двигательную функцию. К пациенту приходят облегчение и снижение болевого синдрома практически сразу после дискэктомии.
Послеоперационная реабилитация
В первые дни после операции необходимо обеспечить больному полный покой и максимальное ограничение физической активности. Рекомендуется ношение корсета и бандажей. Необходимо правильно дозировать нагрузки на позвоночник, постепенно их увеличивая. Сидячая работа разрешается только спустя месяц и не более 30-45 минут в день.
Плавание, массаж и ЛФК пойдут на пользу через определенный промежуток времени. Щадящий режим жизненной активности нужно соблюдать не только в послеоперационный период, но и в течение нескольких месяцев после его окончания.
Ранняя диагностика и правильно назначенный курс лечения снизит риск развития осложнений и инвалидности. Определив наличие болезни на ранних стадиях, можно достичь ремиссии и без оперативного вмешательства. Поэтому, заметив первые симптомы патологии, рекомендуется незамедлительно обратиться к специалисту.
