Ревматизм у детей (болезнь Сокольского-Буйо, ревматическая лихорадка) встречается нечасто. Больше всего данной болезни подвержены школьники 7-15 лет. Ревматизм является непростым в лечении заболеванием, имеющим тяжелые последствия и осложнения. Родители должны знать характеристику и признаки болезни, чтобы своевременно обратиться к врачу-педиатру за помощью.
Общее понятие и характеристика
Что такое ревматизм у детей, знают немногие. Это системная аутоиммунная патология воспалительного характера, развивающаяся в соединительных тканях многих жизненно важных органов и систем, способная привести к разрушению детского организма. Данное инфекционно-аллергическое заболевание может охватить сердце и кровеносные сосуды, оболочки суставов, почек, печени, ЦНС, кожи, легких и глаз. Ревматизм развивается на фоне инфицирования стрептококковой инфекцией организма ребенка.
Схема патогенеза болезни состоит в следующем: стрептококк, попадая в неокрепший детский организм, начинает бурно развиваться, выделяя специфические ферменты. Данные вещества способны оседать на оболочках суставов, сердца, сосудов, разрушая их структуру. В ответ на это включаются защитные силы организма, активизируются собственные антитела, которые при иммунных нарушениях начинают уничтожать свои же ткани. Срабатывает механизм аутоаллергии.
Можно выделить особенности развития детского ревматизма:
- Анатомическая близость сердца и сердечно-сосудистой системы к лимфоглоточному кольцу у подростков и детей способствует быстрому распространению стрептококков по всему организму.
- Степень развития патологического процесса напрямую зависит от хорошего лимфотока и кровоснабжения.
- Из-за незрелости центральной нервной системы у детей 3-4 лет заболевания не бывает.
- У дошкольников встречается редко, но имеет тяжелое течение и неблагоприятные последствия.
- Дети школьного возраста легче переносят заболевание.
- Воспалительный процесс охватывает не только эндокардит, но и миокард.
- Отмечается преимущество экссудативных форм.
- Поражение ЦНС в виде малой хореи.
- Может развиться абдоминальный синдром.
- Часто возникают различные проявления на кожном покрове.
Детскому ревматизму свойственно внезапное и острое начало, длительное течение с чередованием периодов обострения и затишья.
Провоцирующие факторы
Главная причина ревматизма у детей состоит в их заражении бета-гемолитическим стрептококком воздушно-капельным путем. Источником заражения может стать любой больной инфекцией такого рода или скрытый носитель стрептококка. Но заболевают не все инфицированные стрептококковой инфекцией. Ведущая роль в развитии болезни принадлежит нарушениям собственной иммунной системы ребенка, которая не справляется с проникшими патогенными микроорганизмами.
Факторами риска развития ревматизма в детском возрасте надо считать:
- генетическую предрасположенность,
- различные сбои иммунной системы,
- врожденное инфицирование стрептококком,
- наличие приобретенных инфекций стрептококкового происхождения: синусита, отита, фарингита, тонзиллита после ангины, скарлатины и пр.,
- длительные переохлаждения,
- скудное несбалансированное питание с недостатком белков, витаминов, минеральных веществ,
- постоянное физическое и эмоциональное перенапряжение ребенка,
- аллергические реакции и др.
Ревматизм костей может быть вызван генетической конституционной предрасположенностью к болезни.
Только досконально изучив этиологию болезни у ребенка, можно правильно подобрать эффективное лечение.
Симптоматика
Клиника ревматизма у детей многообразна. Во многом она зависит от локализации болезни и от особенностей детского организма. Интенсивность клинических проявлений неразрывно связана с формой и тяжестью патологического процесса.
Специфическими признаками детского ревматизма надо считать:
- ревмокардит,
- поражение нервной системы,
- полиартрит,
- образование ревматических узелков,
- анулярную эритему.

Указанная патология часто проявляется спустя 3 недели после перенесенной инфекции. Начальными признаками ревматизма у детей являются:
- повышение температуры тела,
- слабость, вялость,
- снижение активности ребенка,
- потеря аппетита.
При ревматизме преимущественно поражается ткань сердца, нервной системы, суставов.
Ревматическое поражение сердца называется ревмокардит. При этом у ребенка наблюдаются:
- сильная утомляемость,
- слабость,
- бледность кожных покровов,
- сбой сердечного ритма,
- неприятные ощущения в груди,
- одышка,
- ухудшение общего состояния ребенка.
Сердце подвергается ревматическому удару по-разному. Если в патологический процесс вовлекается миокард, то воспаление сердечной мышцы может впоследствии исчезнуть полностью.
Если повреждения происходят во внутренней оболочке главного органа , эндокарде, то образуется формирование клапанных пороков сердца. Створки клапана сердца перестают закрываться полностью, в результате чего кровь меняет направление и попадает обратно в предсердие из желудочка.
Тяжелым проявлением болезни считается ревматический перикардит, когда поражается наружная оболочка органа , перикард, часто со скоплением жидкости в данной области. Внешними проявлениями болезни у ребенка надо считать:
- посинение в области губ, пальцев в ногтевой области,
- сильную одышку,
- аритмию.
В этом случае больной вынужден занимать только полусидячее положение. Развитие тяжелых пороков сердца приводит к сердечной недостаточности и может закончиться смертельным исходом.
Болезни свойственны частые рецидивы, которые могут возникать на новом месте или активировать старые очаги поражения. С каждым приступом ревматизма ухудшается состояние клапанного аппарата. В медицинской практике рецидивы называются возвратным ревмокардитом. Такое течение болезни чаще отмечается в подростковом возрасте.
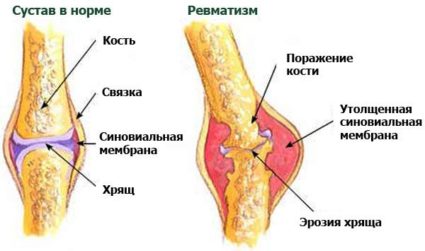
При поражении оболочек суставов развивается ревматический полиартрит. Начинается болезнь:
- повышением местной температуры,
- болезненностью и припухлостью пораженных суставов,
- их покраснением.
Чаще других поражению подвержены средние или крупные суставы верхних или нижних конечностей (локтевые, плечевые, голеностопные, коленные и др.).
Специфическими признаками ревматического полиартрита являются:
- симметричность проблемных зон,
- частое перемещение боли от одних суставов к другим,
- поражение сердечно-сосудистой системы.
При правильном и своевременном лечении ревматизма ног и рук суставы полностью восстанавливаются, не оставляя следов деформации.
Можно перечислить симптомы при ревматизме у детей, свидетельствующие о поражении ЦНС в виде малой хореи:
- раздражительность без повода,
- чрезмерная нервная возбудимость,
- частая плаксивость,
- нарушение речи,
- изменение походки и почерка,
- нарушение координации движений,
- гиперкинезы и пр.
Установлено, что малая хорея чаще развивается у девочек, чем у мальчиков. Тяжелая форма болезни приводит к воспалению периферических нервов, мозговых оболочек, серого вещества мозга.
Подкожные небольшие ревматические узелки типичны для детского ревматизма. Они плотные и неподвижные на ощупь, болезненные. Образования охватывают не только суставы, но и сухожилия, затылочную часть головы.
Кожные повреждения при ревматизме возникают редко. В данном случае на груди и животе ребенка может образоваться кольцевидная эритема розового цвета в виде узорного кружева. Часто такие высыпания зудят, чем беспокоят ребенка.
Ревматизм в острой форме тяжело переносится детьми, особенно новорожденными. При развитой степени болезни можно наблюдать дополнительное проявление ревматизма в виде нефрита, пневмонии, гепатита и др. Это свидетельствует о системном характере патологии. Во время ремиссии самочувствие больного ребенка улучшается. Так продолжается до следующего приступа ревматизма.

Классификация и формы
Детский ревматизм может иметь активную и неактивную фазы развития. При последней у ребенка отсутствуют признаки болезни, нормализуются поведение, самочувствие и настроение, нарушение координации движений наблюдается только при больших нагрузках. Неактивная фаза может продолжаться несколько лет.
Медики выделяют 3 степени активности ревматизма:
- минимальную, при которой симптомы клинически не выражаются, инструментально не подтверждаются,
- умеренную, при которой отмечаются слабо выраженные признаки болезни, подтвержденные инструментальными и лабораторными методами исследования, но состояние больного ребенка нормальное, без лихорадки,
- тяжелую, требующую немедленной госпитализации, при которой имеются выраженные признаки патологии, подтверждается любыми методами диагностики.
Классификация ревматизма в зависимости от вида пораженных органов и систем подразделяет болезнь на сердечную, нервную, суставную формы.
По продолжительности течения болезни медики выделяют 5 вариантов:
- острый (2-3 месяца),
- подострый (до полугода),
- затяжной (более 6 месяцев),
- непрерывно-рецидивирующий (до 1 года),
- скрытый, хронический без видимых проявлений до периода формирования тяжелого осложнения , порока сердца.
Как диагностируют патологию
Диагностика ревматизма у детей не вызывает затруднений. При первичном осмотре больного специалист выполняет следующие диагностические процедуры:
- проводит подробную беседу с родителями больного ребенка, выясняя все обстоятельства болезни,
- производит осмотр ребенка с ощупыванием больных мест,
- прослушивает работу сердечной мышцы,
- измеряет ЧСС, давление, температуру тела,
- выполняет тестирование при выявлении неврологических признаков.
На первом этапе обследования врач может поставить диагноз, который в дальнейшем нуждается в лабораторном и инструментальном подтверждении.
Ребенку с предварительным диагнозом ревматизм необходимо назначить лабораторную диагностику, включающую:
- биохимию крови с проведением теста на С-реактивный белок,
- общий анализ крови с установлением показателей лимфоцитов, лейкоцитов, нейтрофилов, СОЭ,
- бактериологический посев для уточнения типа патогенного микроорганизма и подбора эффективных антибактериальных средств для лечения.
Полученные в ходе диагностических мероприятий значения лабораторных анализов должны сравниваться с нормой. Тщательно изучаются все изменения лабораторных маркеров.
Инструментальная диагностика позволяет распознать любые отклонения и нарушения в работе сердечной мышцы ребенка. Для этого проводятся:
- электрокардиограмма,
- функциональная кардиограмма,
- рентгенография грудной клетки и др.
Важно на данном этапе произвести разграничение ревматизма от иных тяжелых болезней, сходных с ним по симптоматике:
- от врожденных пороков сердца,
- от кардита неревматической природы,
- от опухолей головного мозга,
- от синдрома Туретта и пр.
Только полное и качественное обследование ребенка по установлению точного диагноза позволит подобрать эффективное лечение.
Основные принципы лечения ревматизма
Результатом борьбы с ревматизмом надо считать:
- удаление источника болезни , стрептококковой инфекции,
- устранение симптоматики,
- восстановление иммунитета.

Как лечить ревматизм, скажет врач. Главными принципами грамотного лечения этой тяжелой патологии являются:
- своевременное начало терапии,
- индивидуальный подход к каждому пациенту с учетом возраста, общего состояния здоровья и пр.,
- учет клинических рекомендаций специалистов-врачей разного профиля (ревматолога, кардиолога, терапевта и др.),
- внимательное и трепетное отношение со стороны врачей и родителей к больному,
- проведение мероприятий по снижению риска рецидива болезни.
У детей лечение ревматизма должно быть продолжительным, комплексным, поэтапным (помещение в стационарное отделение, отправление в специализированный санаторий, наблюдение в местной поликлинике).
При выполнении всех перечисленных требований можно полностью вылечить ребенка от ревматизма.
Медикаментозное лечение
Центральное место в лечении детского ревматизма занимает медикаментозная терапия, включающая:
- Антибактериальные средства пенициллинового ряда (Амоксициллин, Пенициллин), макролиды (Азитромицин), цефалоспорины (Цефуроксим). Атаки ревматизма снимаются мощными природными антибиотиками группы пенициллинов: Бициллином, Бензилпенициллином.
- Противовоспалительные нестероидные средства. Они включаются в протокол лечения при наличии кардиологических синдромов болезни. Часто назначаются Напроксен, Ибупрофен, Нимесулид и др. Данные средства применяются для уменьшения воспалительного процесса, устранения боли и лихорадки.
- Глюкокортикоиды, препараты постепенной отмены (Преднизолон). Применяются при осложненных формах болезни, при нарушениях работы сердца.
- Лекарства антигистаминного действия (Зиртек, Супрастин). Препараты способны справиться с атипичным ответом организма на продукты жизнедеятельности патогенного микроба , стрептококка.
Сколько времени принимать лекарства, в каких дозах, может решить только лечащий врач. В острый период болезни применяются препараты в форме инъекций, которые усиливают воздействие на организм ребенка. Назначается лечебно-охранительный режим, тщательный уход за больным ребенком, обеспечивающий выполнение всех предписаний врача.
С улучшением самочувствия маленького больного врач осуществляет переход на группу таблеток для лечения ревматизма. Существует и другие формы препаратов, наиболее приемлемых для детей (сиропы, драже, капли).
После излечения от ревматизма с поражением сердца дошкольников и школьников наблюдают до 21 года. Детей и подростков, перенесших заболевание без кардиологической патологии, в течение 5 лет.
Хирургическое вмешательство
Хирургическое вмешательство для лечения ревматизма у ребенка применяется в исключительных случаях, когда проводимое консервативное лечение не принесло положительных результатов.
Нахождение болезни в активной фазе является противопоказанием к проведению операции. При отсутствии иных противопоказаний разрешается проведение хирургической операции после прекращения воспалительного периода:
- на сердце , через 1 год,
- на пораженных суставах, сухожилиях , через 2 месяца.
Возможные риски при проведении хирургического вмешательства должны быть сопоставлены с неблагоприятными последствиями болезни, возникшими в результате отказа от операции.
Вспомогательные средства для лечения
В качестве дополнительных методов лечения ревматизма можно считать средства народной медицины, правильное питание, комплексы ЛФК, массаж, физиотерапию.
Независимо от фазы течения болезни больным детям могут проводиться следующие физиопроцедуры:
- электрофорез с использованием растворов из целебных растений,
- ультрафиолетовое облучение,
- прогревание инфракрасными лучами,
- парафиновые аппликации,
- грязевые ванны,
- применение магнитов,
- лазерная терапия и пр.

Физиотерапия направлена:
- на снятие симптомов ревматизма (воспаление, боли, отеков),
- на устранение негативных последствий.
Процедуры эффективны при продолжительном или курсовом проведении.
Лечебный массаж ног и рук, комплексы ЛФК, назначаемые при активном ревматизме, доказали эффективность, выражающуюся:
- в усилении кровообращения в проблемных зонах,
- в устранении болевых ощущений за счет мышечного согревания,
- в улучшении подвижности пораженных суставов.
Часто перечисленные виды вспомогательного лечения назначают в санатории для активной реабилитации детей.
Народные средства
Лечение детской ревматической болезни народными средствами возможно только при соблюдении следующих условий:
- применение только в качестве дополнительной терапии,
- с разрешения лечащего врача,
- в период ремиссии болезни.
В острый период болезни такое лечение может привести к прогрессированию патологии, спровоцировав тяжелые последствия.
Средства народной медицины направлены на облегчение симптоматики: уменьшение воспаления, боли, отечности суставов и пр. Они не могут устранить первопричину заболевания.
Народными целителями предлагается множество методов для борьбы с ревматизмом. Распространенными из них считаются:
- приложение к больному месту лечебных компрессов (из сырого картофеля, теплой солью и пр.),
- фитотерапия , использование настоев, отваров лекарственных растений (березовых почек, листьев и ягод брусники), применение продуктов пчеловодства и пр.,
- ванночки для помещения в них поврежденных болезнью частей тела (с использованием листьев березы, крапивы и др.).

Вкусным лечением болезни может быть добавление в детский рацион ягод, овощей и фруктов, обладающих противовоспалительными, обезболивающими, жаропонижающими свойствами. К таким народным средствам можно отнести лесные и садовые ягоды, арбуз, мед и др.
Осложнения и последствия
Высокий риск появления осложнений и последствий ревматизма возникает при игнорировании назначенного лечения или при скрытом течении болезни, когда симптоматика еще не проявляется. Прогноз ревматизма при грамотно проведенной терапии и соблюдении всех врачебных рекомендаций,считается благоприятным.
Дети, перенесшие угрозу повторного воздействия ревматических приступов, требуют повышенного внимания к здоровью со стороны врачей и родителей. Их следует оберегать от любых факторов, негативно влияющих на неокрепший организм.
Наиболее распространенными осложненными состояниями ревматической болезни у детей, приводящими к инвалидности, надо считать тяжелые пороки сердца:
- митральную недостаточность,
- стеноз устья аорты,
- пролапс митрального клапана и пр.
Указанные повреждения перегородок и клапанов сердца нарушают нормальную работу главного органа.
Можно отметить другие критические осложнения детского ревматизма:
- тромбоэмболию,
- воспалительные процессы внутренней сердечной оболочки,
- сбои ритма сердца,
- формирование застойных явлений и пр.
Данные опасные последствия болезни могут привести ребенка к смерти, ишемии головного мозга, инфаркту почек и селезенки. На протяжении многих лет требуется диспансерное наблюдение за детьми с осложненными состояниями.

Меры профилактики
Профилактические мероприятия ревматизма подразделяются на 2 большие группы:
- первичные,
- вторичные.
Главной целью начальной профилактики является укрепление организма ребенка и подростка для предотвращения указанной болезни. Она включает выполнение простых рекомендаций:
- укрепление иммунной системы всеми способами: правильным и полноценным питанием, приобщением к физкультуре и спорту, закаливанием, продолжительными прогулками на свежем воздухе и пр.,
- обеспечение нормального психического развития,
- изоляция ребенка от источника распространения инфекции и любых детских заболеваний,
- обеспечение профессионального лечения при инфицировании стрептококковой инфекцией у ребенка,
- своевременная терапия детских болезней.
Вторичная профилактика детского ревматизма проводится под постоянным многолетним наблюдением специалиста за ребенком, переболевшим ревматизмом. Она направлена на предупреждение рецидивов заболевания и состоит из следующих мер:
- посещение кабинета физиотерапии,
- витаминотерапия,
- укрепление иммунитета,
- проведение медикаментозного лечения с применением антибактериальных препаратов,
- назначение в сезон максимального распространения респираторных и других инфекций бициллинопрофилактики,
- при риске возникновения обострения ревматической болезни ребенку показан постельный режим и выполнение всех предписаний лечащего врача.
В некоторых случаях медиками проводится специфическая профилактика ревматизма у детей. Она подразумевает вакцинацию с целью создания надежного искусственного иммунного статуса. Но данная профилактическая мера среди детей дошкольного возраста используется с большой осторожностью, так как допускает возникновение тяжелых побочных эффектов.