Костный мозг – наиболее важный орган кроветворной системы, в котором образуются новые красные и некоторые белые кровяные клетки. Заболевания костного мозга на практике встречаются чаще, чем предполагалось ранее. Костный мозг чрезмерно чувствителен и может быть легко поврежден факторами окружающей среды. Наиболее частые заболевания – отек и злокачественные новообразования. Диагностика осуществляется с помощью инструментальных и лабораторных методов. Лечение во многом зависит от основного заболевания.
Особенности строения костного мозга
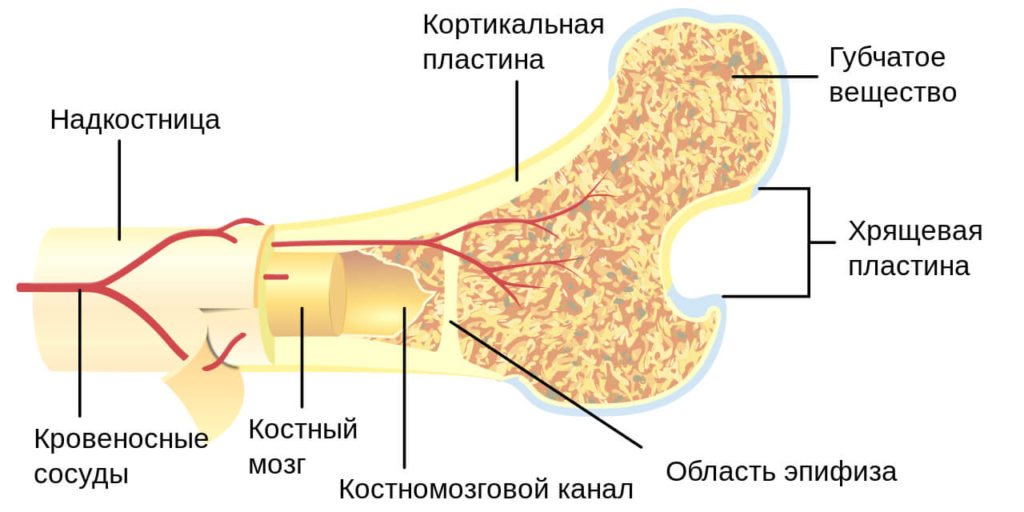
Вес тканей костного мозга во всём организме –, около трёх килограмм, больше всего их в костях таза, грудины, рёбрах, черепе и позвоночнике
Кость – твердый элемент, который состоит из коллагеновых волокон, окруженных кристаллами гидроксиапатита. В полостях костей содержится костный мозг. Он отвечает за образование крови (так называемый гематопоэз). Каждую секунду в костном мозге их образуется около 2 миллионов. Красные кровяные клетки являются составной частью крови. С помощью гемоглобина эритроциты переносят кислород и углекислый газ в человеческом организме.
В международной классификации болезней 10-го пересмотра (МКБ-10) заболевания в области костного мозга обозначаются различными кодами –, D46, C91, M86.
Анатомия и физиология
У взрослого человека масса костного мозга составляет около 2,6 кг. Кроме того, около 10% крови хранится в костном мозге. Если возникает быстрая кровопотеря, эти запасы используются для восполнения утраченных эритроцитов.
По цвету и функции различают 3 типа костного мозга:
- Красный: присутствует почти во всех костях у младенцев. Отвечает за образование крови.
- Желтый: жировая ткань с отдельными островками ретикулярной ткани. Костный мозг теряет кроветворную способность с возрастом. Однако если производство крови необходимо увеличить, красный костный мозг может расширяться.
- Белый: со временем желтый костный мозг наполняется водой, вытесняя жир. Полученный белый костный мозг не выполняет никаких физиологически значимых функций. Его также можно назвать «мертвым костным мозгом».
Нормальные показатели
Клеточность костного мозга зависит от возраста. У новорожденных имеется 100% клеточность, тогда как у пожилых людей количество жировой ткани в значительной степени увеличено. Длинные кости в большинстве содержат только белый костный мозг. Нормальная клеточность колеблется в пределах между 30-70%. В патологических условиях может возникать гиперклеточность (более 70%) и гипоклеточность (до 30%).
Классификация заболеваний костного мозга

Любые нарушения в работе костного мозга несут серьезную угрозу для всего организма, поэтому нельзя медлить с обращением к врачу, поскольку чаще всего прогноз для таких больных напрямую зависит от стадии заболевания, на которой начато лечение
Заболевания, которые возникают в костном мозге, чаще встречаются, чем ранее считалось в научном обществе. Костный мозг чрезвычайно чувствителен и может быть поврежден наследственными или экологическими воздействиями. Типичными заболеваниями, которые сопровождаются дисфункцией образования крови, являются опухоли или прием лекарственных средств.
Наиболее частые патологии костного мозга:
- Синдром первичного отека.
- Лейкемия.
- Миелодиспластический синдром.
- Остеомиелит (воспалительные процессы в костях).
- Лейкопения (уменьшение концентрации лейкоцитов).
- Анемия (малокровие).
Отек костного мозга
Синдром первичного отека костного мозга (синдром транзиторного остеопороза) характеризуется болью и резким появлением остеопороза головки и других частей кости. Чаще всего патология встречается в тазобедренном суставе. У пациентов наблюдается нарушение работы тазобедренного сустава и сильная боль.
Впервые синдром был описан в 1959 году Кертис и Кинкейд у трех женщин во время беременности. Некоторые ученые классифицируют переходный остеопороз как обратимую первую стадию некроза костей. С другой стороны, существует согласие, что переходный остеопороз является самоограничивающим расстройством и не превращается в некроз кости.
В большинстве случаев поражаются мужчины среднего возраста и значительно реже женщины (около 3:1). Его также называют идиопатическим синдромом отека костного мозга.
Переходный остеопороз также может возникать вторично:
- В течение последнего триместра беременности и во время грудного вскармливания (после родов).
- При болезни Судека.
- При травматическом ушибе костного мозга.
У пациентов возникает острая и медленнорастущая боль в паху. В редких случаях боль появляется в ночное время суток. В большинстве случаев сгибание и внутреннее вращение конечности незначительно ограничены.
Анализы крови остаются нормальными при отсутствии воспалительных заболеваний (С-реактивный белок и скорость оседания эритроцитов). Ревматоидная серология также относительно нормальная.
Остеопения становится заметной на рентгенограмме только после потери 40% плотности костного мозга. Иногда через 4-6 недель может проявляться только очаговая остеопения (переходный остеопороз). Подтвердить диагноз обычно можно с помощью магнитно-резонансной томографии (МРТ).
Миелодиспластический синдром
Заболевание не передаётся другим людям, а может возникнуть вследствие длительной химио- или радиотерапии
Миелодиспластический синдром включает в себя ряд заболеваний костного мозга, при которых образуются недостаточно функционирующие клетки крови. Индивидуальные формы миелодиспластического синдрома различаются по своему течению, вариантам лечения и риску перехода в острый лейкоз. Лейкоз является одним из наиболее распространенных злокачественных заболеваний крови взрослых, особенно пациентов старше 60 лет.
Характерной особенностью миелодиспластических синдромов является дефицит нормальных эритроцитов, определенных лейкоцитов и тромбоцитов в крови. Хотя эти три типа клеток образуются из стволовых клеток в костном мозге у здоровых людей, процесс кроветворения нарушается у больных: стволовые клетки не созревают полностью, а зрелые не функционируют или образуются только в малых количествах. Иногда у клеток уменьшается продолжительность жизни.
По мере прогрессирования заболевания в костном мозге может образовываться больше незрелых клеток, которые вытесняют здоровые. Некоторые пациенты с миелодиспластическим синдромом подвержены риску развития острого миелоидного лейкоза.
Миелодиспластические синдромы не являются наследственными заболеваниями и, как и другие формы рака, не могут передаваться другим людям. Причинами миелодиспластического синдрома являются злокачественные генетические мутации гемопоэтических клеток в костном мозге, которые случайно возникают в течение жизни из-за наследственной предрасположенности или факторов окружающей среды. К факторам риска относят ионизирующее излучение и некоторые химические вещества. Примерно у 10% пациентов миелодиспластический синдром возникает вследствие длительной химио- или радиотерапии.
Ежегодно появляется от 4 до 5 новых случаев на 100 000 человек. Миелодиспластические синдромы являются одним из наиболее распространенных злокачественных заболеваний костного мозга. Хотя болезнь может возникать в любом возрасте, она чаще всего встречается у пациентов старше 60 лет. Около половины пациентов старше 75 лет страдают от заболевания. Мужчины несколько чаще заболевают, чем женщины.
Лейкемия
Лейкемия – злокачественное заболевание, при котором клетки костного мозга мутируют и начинают бесконтрольно размножаться. Мужчины страдают от патологии чаще (57%), чем женщины (43%). У детей лейкемия является наиболее распространенным типом рака: 1/3 всех раковых больных детей страдает от этой болезни.
Классификация лейкемии основана на клетках-предшественниках белых кровяных клеток:
- Лимфатические лейкозы возникают из клеток-предшественников лимфоцитов.
- Миелоидные лейкозы возникают из клеток-предшественников гранулоцитов и редко – из эритроцитов и тромбоцитов.
Лейкемия может иметь острый или хронический курс:
- Острые формы возникают быстро и должны немедленно лечиться.
- Хронические формы имеют более медленный курс развития, чем острые.
Раннее лечение острой лейкемии может существенно увеличить продолжительность жизни пациента. При появлении усталости, резкой потери веса или одышки нужно посещать специалиста.
Остеомиелит
Остеомиелит – воспалительное заболевание кости, которое начинается в костном мозге и затем распространяется на надкостницу. Наиболее распространенными причинами остеомиелита являются бактериальные заболевания.
Наиболее распространенной бактерией, вызывающей патологию, является золотистый стафилококк. В зависимости от того, как этот патоген попадает в костный мозг, развивается внутренняя или внешняя инфекция костного мозга. Гематогенный остеомиелит возникает, когда патогены от источника инфекции вне кости (например, тонзиллит) попадают в костный мозг через кровоток. Такое состояние возникает главным образом у детей и подростков. Экзогенный остеомиелит является результатом несчастных случаев (посттравматический) или хирургии (послеоперационный). Патогены проникают извне и распространяются в кости. Особенно уязвимыми являются люди с ослабленной иммунной системой или с хроническими заболеваниями – сахарным диабетом или атеросклерозом.
Признаки воспалительного поражения кости зависят от формы инфекции и возраста человека. Наиболее распространенные симптомы – лихорадка, боль, воспаление – ограничены пораженной остеомиелитом областью.
В некоторых случаях вместе с антибиотикотерапией необходимо хирургическим путем удалить мертвую или инфицированную ткань.
Прогноз остеомиелита зависит от того, что вызвало воспаление костного мозга и как быстро оно прогрессирует. Любая инфекция может быть острой и хронической. Острый остеомиелит можно полностью вылечить. Хронический с трудом поддается лечению.
Анемия

Заболевание возникает, когда концентрация гемоглобина в крови опускается ниже нормы
Анемия является симптомом, который возникает вследствие различных заболеваний кроветворной системы. Независимо от причины анемии, при всех формах наблюдается недостаток кислорода в тканях. Причиной отсутствия кислорода могут быть разные факторы:
- Дефицит красного пигмента крови. Гемоглобин является важной молекулой, потому что он связывает кислород. Если имеется слишком мало гемоглобина, эритроциты связывают и переносят меньше кислорода.
- Отсутствие эритроцитов. Слишком малое их количество –, значит, слишком мало гемоглобина, низкая способность связывать кислород.
- Уменьшение гематокрита. Гематокрит отражает долю эритроцитов в общем объеме крови. Оставшийся объем состоит из плазмы и других клеток крови – лейкоцитов и тромбоцитов.
По определению, анемия возникает, когда концентрации гемоглобина в крови (Hb) или гематокрита (HK) ниже нормального уровня. Нормальные значения гемоглобина и гематокрита в зависимости от половой принадлежности:
- Женщины: значение Hb ниже 12 г/дл, а HK – ниже 37%.
- Мужчины: значение Hb ниже 14 г/дл, а HK – ниже 41%.
Лекарственные причины
Большинство цитотоксических препаратов – Хлорамбуцил, Мелфалан, Бусульфан, Тиогуанин, Циклофосфамид – повреждают костный мозг. Многие другие классы препаратов – сульфонамиды – влияют на образование лейкоцитов и тромбоцитов. Отмена лекарственной терапии приводит к полному выздоровлению пациента в течение 2-4 недель.
Симптомы
Классическими симптомами анемии являются: бледность кожи, увеличение слизистых оболочек, быстрая утомляемость, головная боль, головокружение, сердечная боль и одышка.
В Европе дефицит железа является основной причиной анемии.
Лейкозные клетки размножаются бесконтрольно, поэтому вытесняют здоровые и распространяются по всему телу. Лейкемия может вызвать:
- Тенденцию к кровотечению: синяки, кровотечение из носа или десен, длительное кровотечение после травмы.
- Восприимчивость к инфекционным заболеваниям: лихорадку, воспаление кожи или слизистых оболочек.
Другая симптоматика заболеваний или разрушения костного мозга может включать увеличение лимфатических узлов, боль в печени и селезенке, а также в костях.
Диагностика
При проведении биопсии костного мозга берутся образцы костной ткани, а также небольшое количество жидкости и клеток
После сбора анамнеза следует физический осмотр. Врач исследует печень, селезенку и лимфатические узлы. Поскольку миелодиспластический синдром является прежде всего расстройством крови, также требуется провести анализ крови. Он помогает выявить другие возможные причины симптомов.
Образец крови больного обычно содержит меньше кровяных клеток. Различные типы клеток могут быть затронуты в разных комбинациях или отдельно. В основном при заболеваниях костного мозга уменьшается количество эритроцитов. Однако, в отличие от железодефицитной анемии, содержание железа в этих клетках не изменяется и даже не увеличивается. Иногда может снижаться концентрация лейкоцитов и тромбоцитов.
Миелодиспластический синдром может также влиять на содержание гемоглобина в эритроцитах в дополнение к изменению количества клеток. Эритроциты могут быть увеличены или уменьшены, а также иметь измененную форму и пониженное или повышенное содержание гемоглобина. Врач оценивает наличие более незрелых клеток-предшественников в анализах (исследовании) крови. Это также указывает на нарушение состава крови. Для того чтобы уточнить другие возможные причины симптомов, рекомендуется провести анализ на ферритин и параметры клеточного распада ЛДГА.
Витамин B12, фолиевая кислота и эритропоэтин участвуют в образовании крови, поэтому также должны быть исследованы в анализах.
Биопсия костного мозга может подтвердить диагноз. У пациентов могут наблюдаться незрелые предшественники нормального кроветворения. При этом обследовании взрослому пациенту обычно дают успокоительное средство. Детям биопсию проводят под общей анестезией. Сначала область в подвздошном гребне или грудине дезинфицируется и покрывается стерильными полотенцами. Если вводится местный анестетик, пациент не будет чувствовать боли в области биопсии. Затем врач может использовать иглу для удаления клеток и ткани из костного мозга. Впоследствии клетки и ткани исследуются гистологическими методами в лаборатории.
К какому врачу обращаться?
Врач, который специализируется на заболеваниях крови, называется гематологом. Раковыми заболеваниями занимается онколог. Воспалительными заболеваниями суставов занимаются артрологи и ревматологи. При выписке направления к узкоспециализированному специалисту семейный терапевт сначала соберет анамнез и обнаружит первичные проявления угнетения костного мозга.
Лечение
Методы лечения в первую очередь зависят от причинного заболевания. При малокровии вследствие кровопотери рекомендуется использовать препараты, которые стимулируют образование новых эритроцитов. В редких случаях требуется переливание крови. При железодефицитной анемии назначают витаминные препараты с железом и витамином В12.
Рак костного мозга требует комбинированного лечения: химио- и радиотерапии. В более тяжелых случаях может потребоваться высокодозная химиотерапия с трансплантацией костного мозга. При ревматологических заболеваниях может потребоваться лечение иммунодепрессантами или биологическая терапия.
Схему лечения может назначить только врач. Не рекомендуется заниматься самостоятельной диагностикой и терапией. Лечение народными средствами может принести в некоторых случаях больше вреда, нежели пользы. При возникновении любых симптомов нужно сначала обратиться к квалифицированному специалисту.
