Такая патология, как дорсопатия шейного отдела позвоночника, представляет собой группу дегенеративно-дистрофических процессов, охватывающая область позвоночного столба. Развивается под воздействием нарушения обменных процессов. Недостаточное обогащение структур кислородом наряду с увеличением нагрузки на позвоночный столб приводит к серьезным отклонениям.
Что такое дорсопатия и какие отделы позвоночника попадают под ее негативное воздействие? Патологический процесс способен развиться в любом отделе опорной структуры. Это приводит к появлению расширенной клинической картины и влияет на двигательную активность человека.
Дорсопатия: основные сведения
Развитие дорсопатии шейного отдела происходит под воздействием провоцирующих факторов. В большинстве случаев это обусловлено чрезмерной нагрузкой. Довольно часто нарушения фиксируются в шейном отделе. Начинается процесс с обыкновенного воспаления, а заканчивается полным разрушением структур. Патология способна охватить корешки спинного мозга, что приводит к появлению очаговых симптомов, в частности паралича и онемения.
Шейная дорсопатия бывает:
- деформирующей,
- вертеброгенной,
- дискогенной.
Деформирующий тип заболевания включает в себя кифоз, сколиоз, лордоз, спондилез и остеохондроз. Для него характерно смещение позвонков относительно друг друга, нарушение их целостности не наблюдается. Вертеброгенная шейная дорсопатия развивается на фоне травм, воспалений или разрушительных процессов в области позвоночника. Обусловлена патологическими нарушениями в позвонках. Дискогенный тип сопровождается смещением позвонков с вовлечением в процесс фиброзного кольца.
Кроме основных, специалисты выделяют и другие причины, провоцирующие развитие заболевания:
- наличие в организме инфекционных агентов,
- частые переохлаждения,
- длительное пребывание в одном положении,
- неправильное питание (отсутствие достаточного количества витаминов и микроэлементов),
- малая подвижность шеи,
- нервные перенапряжения,
- избыточная масса тела,
- травмы и патологии позвоночника,
- генетическая предрасположенность.
Дорсопатия поясничного отдела позвоночника является весьма серьезным патологическим процессом. Отсутствие своевременной терапии приводит к развитию тяжелых осложнений, в частности паралича и онемения конечностей. Все это снижает качество жизни человека и приводит к невозможности выполнения привычных для него действий.
Основные признаки заболевания
Симптомы болезни неспецифические, по клиническим проявлениям диагностировать дорсопатию самостоятельно невозможно. К основным признакам заболевания относят:
- частые перепады артериального давления,
- головные боли,
- головокружения, вызванные нарушением мозгового кровообращения,
- повышенную утомляемость,
- ухудшение слуха и зрения,
- появление шума в ушах,
- нарушение координации движений.
Специфические симптомы поражения грудного отдела включают в себя нарушение дыхания, спазматическое сокращение мышц, чувство онемения в верхней части туловища, острую боль в области сердца и брюшной полости. Некоторые пациенты отмечают появление кома в горле.
Симптомы поражения шейного отдела позвоночника – ограничение подвижности, невозможность повернуть голову, острая боль в плечах, онемение верхних конечностей. Пациенты жалуются на постоянное напряжение мышц в области лопаток и шеи. При наличии указанной клинической картины целесообразно посетить медицинское учреждение для дальнейшего проведения диагностических мероприятий.
Диагностические мероприятия
Вопросом постановки диагноза занимаются травматологи и неврологи. Они работают в тесном тандеме друг с другом. Дорсопатия грудного отдела позвоночника, как и любая другая, имеет множество проявлений. Поэтому для диагностики проводят:
- опрос пациента,
- визуальный осмотр пациента,
- осмотр мышц пораженного участка,
- проверку чувствительности кожных покровов,
- рентгенографию,
- магнитно-резонансную томографию.
Диагностические мероприятия всегда начинаются с опроса пациента. В ходе беседы специалист собирает полный анамнез и уточняет данные, внесенные в амбулаторную карту больного. За опросом следует визуальный осмотр человека для определения асимметрии и деформации позвоночного столба. Врач наблюдает за тем, в какой позе сидит пациент. Дорсопатия пояснично-крестцового отдела позвоночника вынуждает человека занимать особое положение тела.
Врач проводит осмотр мышечных структур на предмет напряжения и ослабленности. Ощупывание позволяет определить место локализации болевого синдрома. Во время осмотра шеи оценивается ее максимальная двигательная активность.
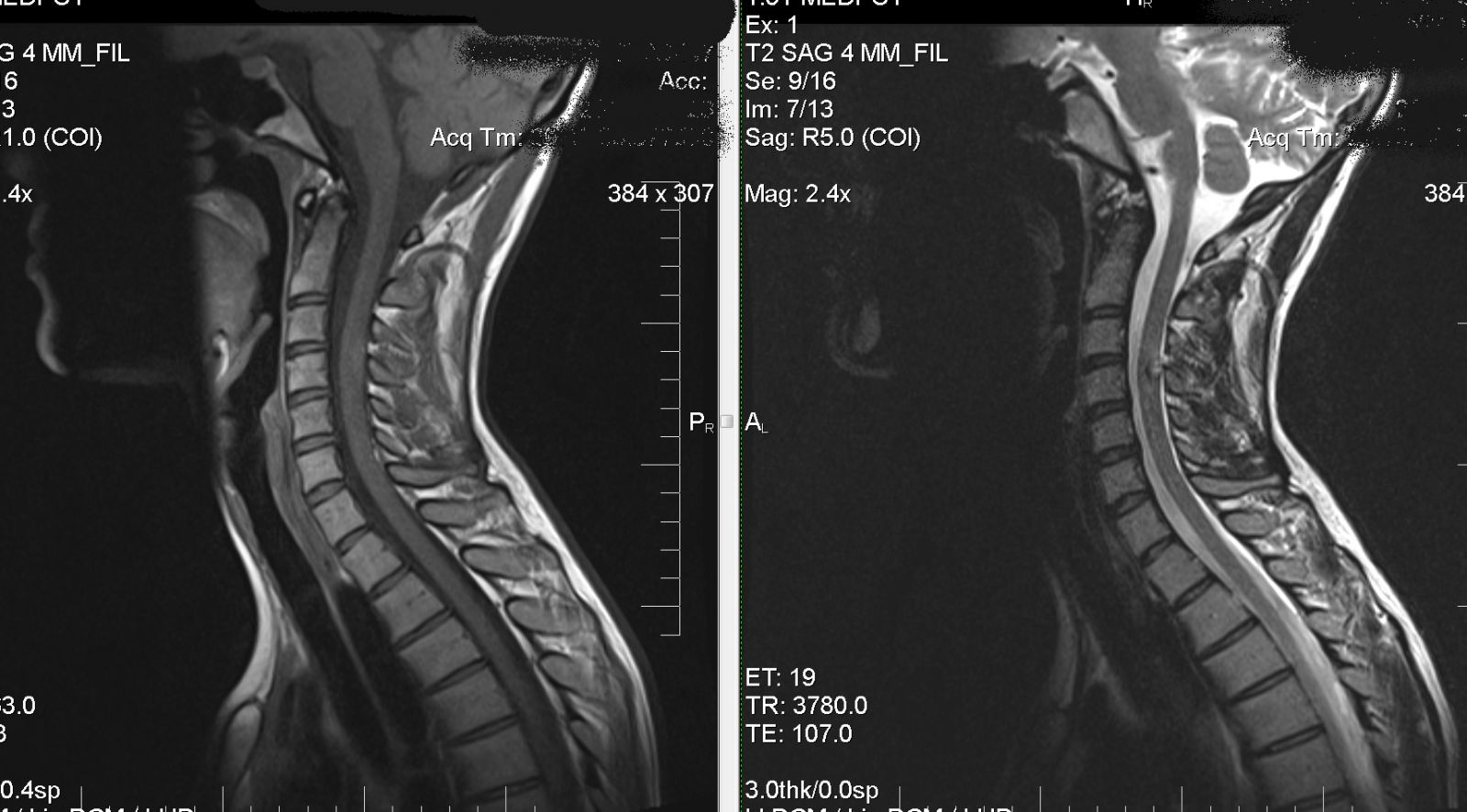
МРТ шеи
Проверка чувствительности кожных покровов позволяет оценить рефлексы и двигательную активность пальцев. Идентифицировать наличие дегенеративных процессов в позвоночном столбе помогает комплексная рентгенография. Для получения более глубоких результатов используется магнитно-резонансная томография.
Идентифицировать воспалительный процесс помогает клинический и биохимический анализ крови. На основании полученных данных осуществляется постановка точного диагноза.
Методы лечебного воздействия
Лечение патологического процесса основано на консервативной терапии. Основные ее цели – остановка прогрессирования заболевания, устранение боли и возвращение двигательной активности. Консервативная терапия представлена:
- медикаментозным лечением,
- физиотерапевтическими процедурами,
- мануальным воздействием,
- комплексом лечебной физкультуры,
- массажем.
Медикаментозное лечение включает в себя целый комплекс препаратов. Для устранения интенсивного болевого синдрома используют анальгетики, в частности анальгин, комбиспазм и максиган. Остановить прогрессирование воспалительного процесса помогают нестероидные противовоспалительные средства – диклофенак, нимид, нимесил и ибупрофен. Они используются в виде таблеток и мазей для местного воздействия.
Для скорейшего восстановления суставных тканей применяют хонропротекторы – алфлутоп, хондроитин и структум. С целью улучшения кровообращения используют эуфиллин и пирацетам. Для устранения мышечного спазма применяются миорелаксанты мидокалм и баклофен.
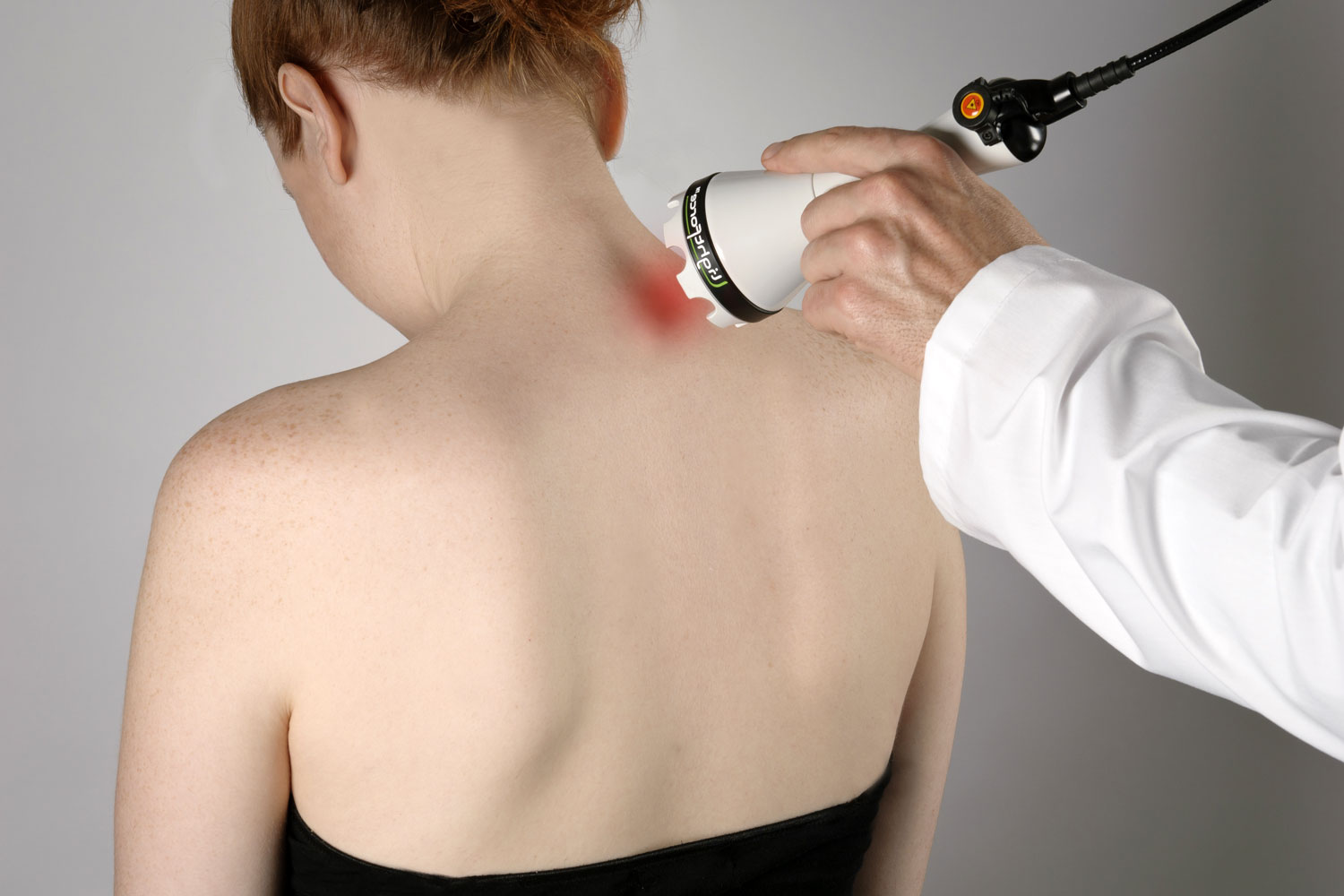
Дополняется консервативное лечение физиотерапевтическими процедурами: магнитотерапией, ультразвуком, лазерным воздействием и электрофорезом. Снять напряжение с мышц помогает мануальная терапия. В процессе восстановления нервной системы также участвует иглорефлексотерапия.
После купирования боли и воспаления специалист назначает комплекс лечебной физкультуры. Он позволяет нормализовать кровообращение, обменные процессы и восстановить двигательную активность. Массаж способствует восстановлению тонуса мышц и устранению болевого синдрома.
Длительность терапии составляет около трех месяцев. Пациенту рекомендуется носить специальные ортопедические приспособления (в частности, воротник для шеи), исключить интенсивное физическое воздействие и сбалансированно питаться.
