Спондилоартрит , аутоиммунное системное заболевание, приводящее к нарушению двигательной активности. В зависимости от стадии развития и локализации спондилоартрит затрагивает не только опорно-двигательную, но и другие системы организма.
Что это такое?
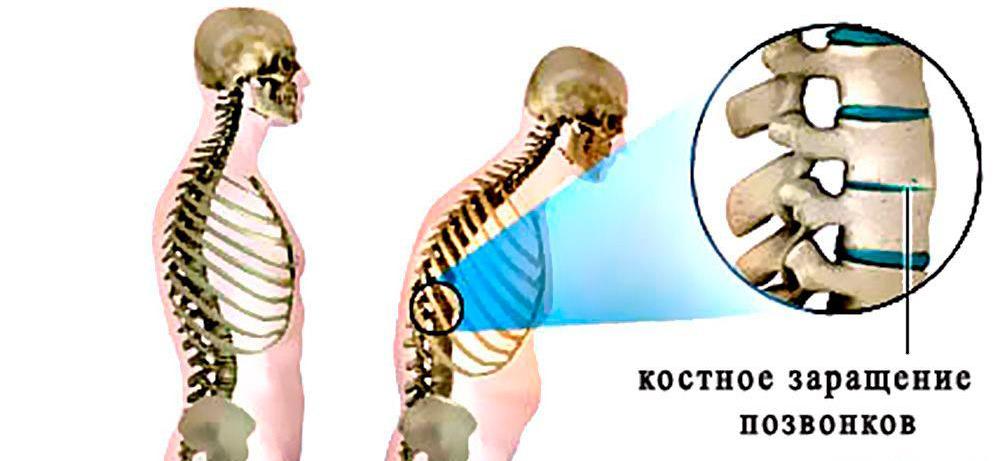
Серонегативный спондилоартрит , группа воспалительных заболеваний, вызывающих поражение суставов и позвоночника. Развитие патологии проявляется в суставном синдроме, воспалении кишечника, изменениях кожного покрова, нарушениях сердечной, зрительной и почечной функций.
Выделяют несколько подвидов кода спондилопатий по МКБ 10 (Международной Классификации Болезней 10-го пересмотра):
- М45.0 , болезнь Бехтерева,
- М47.0 , спондилез,
- М49.0 , туберкулез позвоночника,
- М49.1 , брецеллезный спондилит,
- М49.4 , нейропатическая спондилопатия.
В настоящее время к патологии также относят болезнь Рейтера, псориатический артрит, синдром Бехчета и ювенильный хронический артрит.
Заболевание характеризуется повышенной твердостью цервикального отдела позвоночника в сочетании с прогрессирующим кифозом. При первичном контакте крови с хрящевой тканью сустава происходит распознавание ее как патогенной, что способствует выработке антител. Такое поведение наблюдается при крупной травме позвоночника.
Причины
Факторы, влияющие на развитие серонегативного спондилоартрита, условно разделяют на первичные и вторичные. При первичном типе патология развивается в здоровом суставе без сопутствующих нарушений. К вторичным факторам патогенеза относят:
- генетическую предрасположенность,
- травмы и переломы позвоночника,
- некроз хрящевых тканей,
- врожденные аномалии,
- перенесенные ранее дегенеративно-дистрофические изменения позвоночного столба,
- острые инфекционные заболевания,
- постоянные микротравмы позвоночника из-за чрезмерных нагрузок.
Серонегативные спондилоартриты возникают в шейно-грудном и поясничном отделах. Часто сопровождаются изменением осанки.
Наследственные факторы
Исследования доказали, что у пациентов, страдающих патологией, имеется антиген HLA-B27. Он имеет сходство с поверхностными антигенами патогенных микроорганизмов (хламидий, шигелл и клебсиелл). Его находят у 90% больных и 30% их близких родственников.
СПРАВКА. При проведении опытов на некоторых породах мышей было подтверждено влияние антигена HLA-B27 и других факторов внешней среды на развитие серонегативного и анкилозирующего спондилоартрита.
Триггерные (пусковые) факторы
Проникновение бактерий в организм считается еще одним фактором риска. На фоне инфекционных заболеваний происходит выработка антител, вызывающих аутоиммунный воспалительный процесс в позвоночнике и околопозвоночных тканях.
Мужчины более предрасположены развитию патологии в период с конца пубертатного возраста до 40 лет. У женщин патология протекает гораздо легче и прогрессирует медленнее.
Симптомы
К основным признакам, указывающим на существование патологии у пациента, относят:
- болевой синдром в позвоночнике,
- псориатические бляшки и пустулы на кожном покрове,
- ухудшение двигательной функции позвоночника,
- ухудшение зрения вплоть до полной слепоты,
- диарея,
- боли в пояснице по ночам,
- нарушение функций надпочечников,
- непостоянные боли в ягодицах,
- искривление осанки,
- различные воспаления желудочно-кишечного тракта,
- воспаление межфаланговых суставов,
- повышение температуры.
Врач-ортопед, стаж работы 12 летНередко патология может вызывать проблемы с сердцем. При обращении пациента к кардиологу в ходе диагностических процедур находят суставные признаки серонегативного спондилоартрита. Наблюдаются нарушения АВ-проводимости и аортит, приводящий к обратному току крови из аорты с развитием аортального порока сердца.
Диагностика
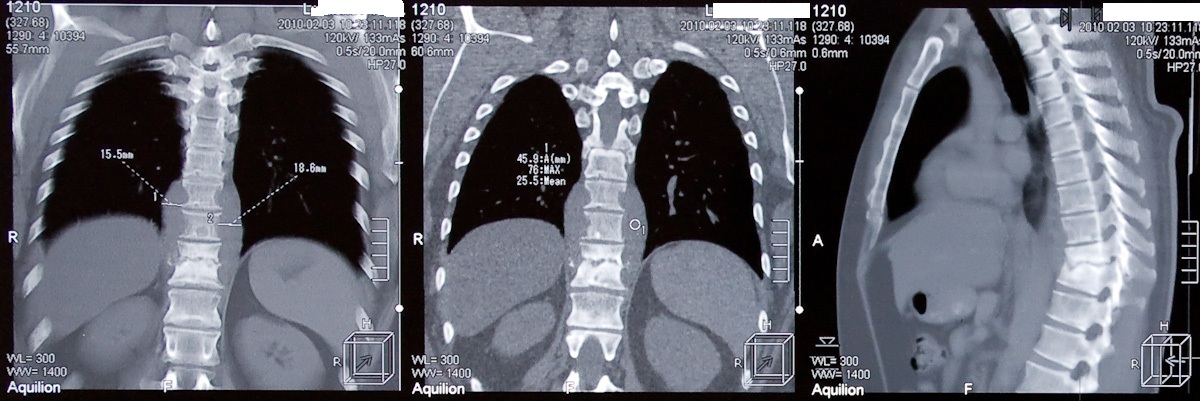 Диагностированием и лечением занимается врач-ревматолог. Для полного обследования при некоторых осложнениях необходимо получить консультацию от кардиолога, окулиста, гастроэнтеролога, а в особых случаях , уролога и дерматолога.
Диагностированием и лечением занимается врач-ревматолог. Для полного обследования при некоторых осложнениях необходимо получить консультацию от кардиолога, окулиста, гастроэнтеролога, а в особых случаях , уролога и дерматолога.
После сбора анамнеза и изучения жалоб пациента назначают следующие диагностические процедуры:
- общий анализ крови,
- рентгенографию,
- люмбальную пункцию,
- КТ и МРТ,
- аортографию,
- колоноскопию,
- ЭКГ,
- эхокардиограмму и т.д.
В зависимости от патогенеза могут назначаться и другие процедуры, позволяющие диагностировать болезнь.
Клинические проявления
В медицине выделяют признаки, свидетельствующие о наличии спондилоартрита у пациента:
- утолщение пальцев рук и ног, придающее им сосискообразный вид,
- псориатические заболевания,
- поражение глазных яблок,
- развитие цервицита или уретрита,
- диарея, появившаяся за месяц до появления симптомов артрита.
Рентгенологические критерии
На МР картине замечаются первые признаки сакроилеита , воспаление крестцово-подвздошного сустава. При поражении обоих суставов является характерным симптомом анкилозирующего спондилоартрита (болезни Бехтерева). При одностороннем поражении сакроилеит должен быть 3 или 4 стадии для диагностирования серонегативного спондилоартрита.
Генетическая детерминированность
Псориаз, увеит, синдром Рейтера и энтероколит свидетельствуют о наличии спондилопатии у пациента. Определение антигена HLA-B27 лишь подтверждает факт патологии у пациента или его родственников.
Лечение
Проводят индивидуально для каждого больного в зависимости от противопоказаний и осложнений, вызванных патологией.
Противовоспалительные препараты
В первую очередь для лечения пациенту назначают препараты из групп нестероидных противовоспалительных средств. Наиболее распространенными считаются фенилбутазон, индометацин, вольтарен и диклофенак. На фоне принятия препаратов могут возникнуть проблемы в желудочно-кишечном тракте.
Иммунологические препараты
Свое применение нашли и иммунологические препараты, такие, как инфликсимаб и метотрексат, представляющие собой антитела к одному из основных медиаторов воспалительного процесса.
Хондропротекторы назначают для защиты и восстановления хрящевой ткани. Глюкокортикостероиды оказывают мощное антистрессовое и иммунорегулирующее действие на организм, что позволяет затормозить не только анаболические процессы, но и продукцию антител.
Народные средства
Все народные средства направлены на избавление пациента от болевого синдрома. Знахари нередко рекомендуют делать компрессы из капустных листьев с медом, скипидара и тертой свежей моркови. Завернув в полотенце разогретую морскую соль, можно нагревать пораженные места, что также ослабляет боль.
Подкреплять медикаментозное лечение необходимо выполнением упражнений лечебной гимнастики, посещением сеансов массажа и физиотерапевтических процедур. Они не только позволяют избавиться от болевых ощущений, но и выровнять осанку, укрепить мышечный корсет и сохранить подвижность суставов.
Профилактика
Профилактические меры включают в себя предупреждение травматизма и возможности занесения инфекционных заболеваний в организм. Для этого требуется:
- установить бортики и коврики в ванной комнате,
- избегать пеших прогулок в темное время суток,
- свести к минимуму поднятие тяжестей и прочие чрезмерные нагрузки на позвоночный столб,
- избегать прогулок по скользким поверхностям,
- мыть руки перед едой,
- употреблять только свежую пищу,
- правильно обрабатывать продукты питания перед употреблением,
- пить качественную, желательно кипяченую или фильтрованную воду.
При выполнении этих профилактических мер шанс подхватить инфекционные заболевания и травмировать позвоночник, тем самым вызвав другие дегенеративно-дистрофические изменения, снижается.
Прогноз
Ни в коем случае нельзя пытаться избавиться от патологии самостоятельно. Неправильные методы лечения могут привести к слепоте, нарушению кровообращения и даже инвалидности. Риск появляется при:
- серонегативном спондилоартрите 2 степени,
- необратимых изменениях суставов,
- длительном ограничении подвижности,
- поражении спинномозговых нервов.
При появлении первых же симптомов необходимо сразу обратиться к ревматологу. Своевременная диагностика и терапия сводят к минимуму вероятность развития осложнений.
