Диагноз миелопатия шейного отдела позвоночника достаточно распространен в практике невропатолога. Повреждение спинного мозга на уровне С1-С7 возникает из-за сосудистых, травматических, вертеброгенных, трофических нарушений. Стандартная терапия включает медикаменты, физиотерапевтические процедуры и ЛФК. При опухолях, грыжах всегда требуется операция. Прогноз зависит от степени поражения спинного мозга.
Что это такое?
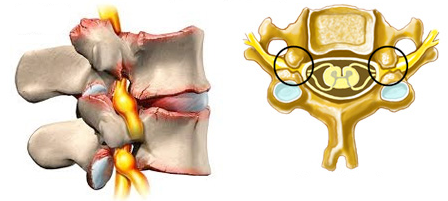
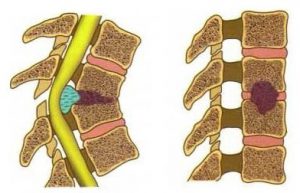
Миелопатия шейного отдела спинного мозга – дистрофическое заболевание, развивающееся при травмах, инфекциях, трофических расстройствах. Причин достаточно много, миелопатия обозначает любое поражение спинного мозга. Нередко возникает из-за интоксикации, поражения сосудов – ишемии или компрессии. Дисметаболические изменения затрагивают позвоночник на уровне С1-С7 и 8 нервных корешков. Это могут быть подострые или хронические дегенеративные процессы.
Шейная миелопатия с парезами рук и ног сопровождается повреждением спинного мозга. Понижается мышечная сила, изменяются тонус мышц и сухожильные рефлексы. В верхних конечностях присутствуют проявления периферического пареза. Для ног характерен спастический парез. Симптомы усугубляются на протяжении 3-6 месяцев. Возможны корешковые боли, понижение чувствительности , глубокой и поверхностной.
По МКБ-10 болезнь определяется как G 95.1 и 95.2, 95.8 и 95.9.
Причины
Деструкция шейного отдела как проявление миелопатии наиболее часто возникает после травм, воспаления мышц, разрушения костной ткани.
Врач-ортопед, стаж работы 12 летУ мужчин от 15 до 35 лет распространенная причина – травма. Сосудистые проблемы характерны для пациентов после 55 лет. Первичные опухоли ведут к миелопатии у больных в возрастном промежутке 30-50 лет.
Развитию болезни способствуют следующие провоцирующие факторы:
- травмы, повреждения шеи,
- воспалительные процессы,
- инфекционная патология,
- перегрузка позвоночника,
- профессиональный спорт – гимнастика, атлетика,
- грыжи и опухоли,
- дефицит минералов и питательных элементов,
- нарушенная трофика,
- усыхание межпозвоночных элементов.
Врач-ортопед, стаж работы 12 летОсобенно опасна хлыстовая травма, возникающая при авариях в авто, когда люди ездят не пристегнутыми. Позвонки резко смещаются, и повреждается мозг.
Классификация заболевания
Болезнь подразделяют с учетом особенностей течения на хроническую и прогрессивную форму. В зависимости от причин, приведших к патологии, недуг классифицируют на такие виды:
- Травматическая. Возникает при ушибах, растяжениях, ударах , любых травмах шеи.
- Компрессионная. Основная причина – компрессия позвоночного столба.
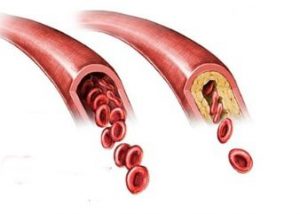
- Ишемическая. Вызвана сжатием сосудов, нарушением циркуляции , сосудистая форма. Атеросклеротическая появляется при закупорке артериол бляшками.
- Очаговая. Вызвана радиоактивным действием.
- Спондилогенная. Появляется при дегенеративных процессах в шейном отделе.
- Вертеброгенная. К ней приводит остеохондроз, грыжевое выпячивание, стенозирование канала позвоночника.
- Инфекционная. Возникает из-за бактериальных и вирусных патогенов – ВИЧ, сифилис, энтеровирус, туберкулез.
- Эпидуральная. Результат разрывов сосудов и кровоизлияний.
- Метаболическая. Дисфункция эндокринных и обменных процессов лежит в основе заболевания.
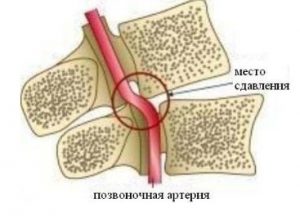
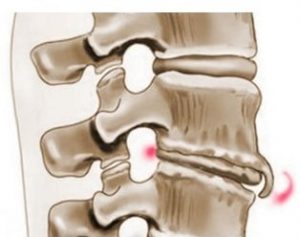
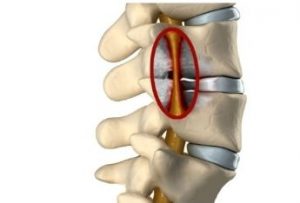
Симптомы
Болезнь проявляется комплексом нарушений:
- болезненность и болевой синдром,
- расстройства чувствительности,
- изменения двигательной активности.
Симптомы могут сочетаться в нескольких комбинациях. Первое важное проявление , боль в шее. Основные признаки, по которым следует заподозрить патологию:
- болезненность в шейном и плечевом отделе,
- парестезии – ощущения мурашек в ладонях, с тыльной стороны кисти,
- ограниченность движений и невозможность их выполнять,
- прострелы – резкие боли вдоль латеральной и медиальной поверхности рук,
- расстройства памяти, ухудшение внимания,
- онемение в шее, конечностях,
- подергивание кистей,
- мышечные спазмы,
- ослабление мышц, понижение силы,
- пониженная чувствительность – болевая, тактильная, температурная,
- потеря глубокой чувствительности.
Врач-ортопед, стаж работы 12 летВ запущенных случаях нарушается мочеиспускание и возможность дефекации. Атрофируются мышечные группы на руках и ногах.
При пальпации и исследовании невропатолог устанавливает:
- понижение рефлексов в руках, и наоборот, повышение в ногах,
- рефлексы Бабинского и Оппенгейма,
- симптом Лермитта – при движениях в шее чувство, как проходит ток по позвоночнику в конечности,
- потерю глубокой чувствительности , пациент неспособен определить источник вибрации, пассивные движения в пальцах.
Диагностика
Пациента обследуют вертебролог, невролог. Комплексная диагностика включает сбор анамнеза, выявление жалоб, прощупывание, проверку рефлексов. Алгоритм основан на выявлении признаков, установлении ведущего фактора патологии.
Инструментальные исследования
Подтвердить диагноз помогают процедуры с применением современного оборудования.
Наиболее достоверные мероприятия:
- миелография,
- МРТ,
- КТ,
- денситометрия,
- ЭНГ,
- ЭМГ.
Дополнительно выполняют:
- рентген,
- ФЛГ,
- лучевую диагностику.
Лабораторные анализы
Дополнить картину, подтвердить причину помогают лабораторные методы:
- ОАК,
- биохимия,
- анализ цереброспинальной жидкости,
- пункционная биопсия.
Врач-ортопед, стаж работы 12 летПри подозрении опухолевой природы миелопатии проводят пункцию, назначают консультацию офтальмолога, исследуют функциональную активность мышц.
Если заподозрена инфекция, выполняют:
- посев пунктата на флору,
- исследование крови на стерильность,
- ПЦР-анализ.
Лечение
В 85-90% терапия проводится консервативно. Возможность полного излечения зависит от конкретных причин, а также своевременности обращения.
В процессе участвуют врачи нескольких специальностей – вертебролог, невропатолог, хирург, ортопед.
Врач-ортопед, стаж работы 12 летАкцент делают на лечении болезни, спровоцировавшей миелопатию.
Основные задачи терапии:
- облегчить боль,
- снять неврологическую симптоматику,
- остановить прогрессирование,
- улучшить трофику и обменные процессы,
- выйти в стабильную ремиссию.
С первых дней больному назначают при корешковом болевом синдроме анальгетики и НПВП, локально вводят глюкокортикоиды. С начала заболевания следует обеспечить полный покой шейного отдела. Пациентам рекомендовано носить воротник Шанца.
Препараты, используемые в лечении:
| Группы | Лечебный эффект | Примеры |
| НПВП | Снимают воспаление и отечность, облегчают болезненность | «Ибупрофен» |
| «Мелоксикам» | ||
| «Целебрекс» | ||
| Антибиотики | Назначают при инфекционной природе | «Цефтриаксон» |
| «Терцеф» | ||
| «Макропен» | ||
| Обезболивающие | Купируют боль | «Анальгин» |
| «Калпол» | ||
| «Трамадол» | ||
| Миорелаксанты | Снимают мышечный спазм | «Баксолан»» |
| «Сирдалуд» | ||
| «Мидокалм» | ||
| Стероидные гормоны | Помогают при сильных болях | «Дипроспан» |
| «Метипред» | ||
| «Кортизол» | ||
| Сосудорасширяющие | Улучшают мозговой кровоток, восстанавливают реологию | «Танакан» |
| «Папаверин» | ||
| «Кавинтон» | ||
| Витамины | Восстанавливают метаболизм нервной ткани и проводимость импульсов | «В1» |
| «В6» | ||
| Ноотропы | Улучшают кровоснабжение мозговой ткани | «Пиритинол» |
| «Пирацетам» | ||
| Антиоксиданты | Обеспечивают мозг кислородом | «Мексидол» |
| «Витамин Е» | ||
| «Энцефабол» | ||
| Венотоники | Нормализуют отток венозной крови | «Флебодиа» |
| «Детралекс» |
Лекарства устраняют симптомы. Для качественного излечения терапию дополняют вспомогательными методиками, такими как:
- физиотерапия,
- УВЧ,
- электрофорез с неостигмином,
- использование шейного воротника,
- гальванизация,
- электростимуляция,
- иглорефлексотерапия,
- парафинотерапия,
- ЛФК,
- бальнеотерапия,
- вытягивание шейных позвонков.
Врач-ортопед, стаж работы 12 летПри глубоких парезах используют механотерапию, включают технику пассивных упражнений под контролем врача-ЛФК.
Оперативное лечение проводят при неэффективности лекарственных препаратов, нарастании болезненности, прогрессировании. Без хирургического вмешательства не обойтись, когда у пациента:
- грыжа,
- опухоль,
- спондилолистез 3-4 ст.
Выполняют такие операции – дискэктомия, фораминотомия, имплантация искусственного диска.
Профилактика
Специфических профилактических мероприятий не существует. Важно своевременно обращаться к доктору при проблемах с позвоночником. Не запускать лечение сосудистых болезней. Компенсировать препаратами трофические и обменные нарушения, корректировать гормональный дисбаланс.
Общая профилактика:
- жесткая постель или ортопедическое ложе,
- избегать неудобных, неестественных поз при сидении,
- умеренная физическая активность,
- здоровое питание с преобладанием в рационе зелени, овощей и фруктов,
- исключение из меню жирной, жареной пищи,
- отказ от курения и алкоголя.
Нельзя затягивать визит к доктору при болях в шее и нарушениях чувствительности. Правильный своевременный диагноз и комплексное лечение помогут избежать прогрессирования недуга. Состояние стабилизируется, болезнь примет благоприятное течение.
