К группе заболеваний, сопровождающихся болями в спине и ограничением подвижности, относится анкилозирующий спондилоартрит. Ранняя диагностика возможна благодаря МРТ-сканированию. Болезнь носит прогрессирующий характер с вовлечением всех отделов скелета и внутренних органов.
Описание заболевания
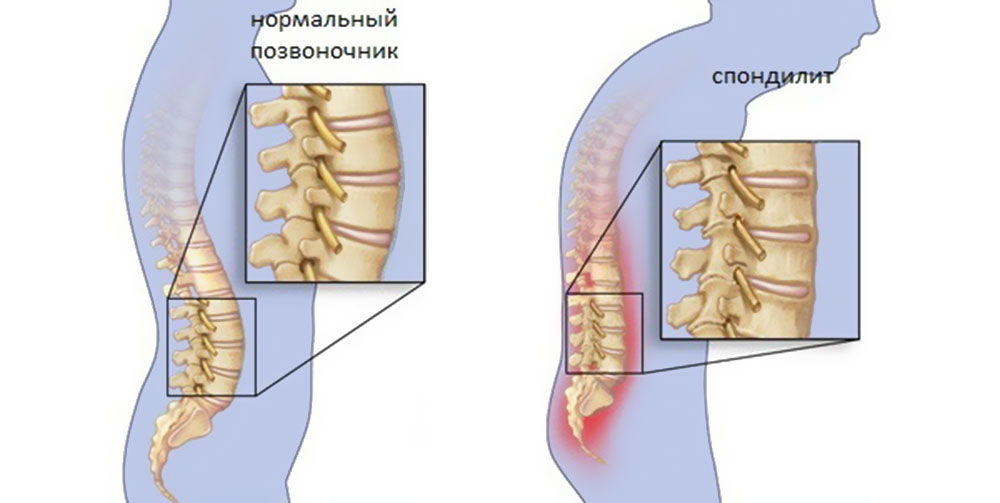
Спондилоартрит – редкая патология, поражающая опорно-двигательный аппарат. Основной мишенью становятся позвоночник, околопозвоночные структуры, крестцово-подвздошные сочленения, а также периферические суставы.
В основе лежат хронические иммуновоспалительные изменения соединительнотканных структур. Дополнительно вовлекаются внутренние органы:
- сердце,
- аорта и артерии,
- почки,
- легкие.
Врач-ортопед, стаж работы 12 летПо Код МКБ-10 патология входит в разряд спондилопатий от М45 до М49.
Частота встречаемости 0,3%. Недугу чаще подвержены молодые мужчины от 16 до 30 лет. Женская половина болеет в 9-10 раз реже. В 10% заболевание появляется в детском и подростковом возрасте.
Причины
Этиология этого недуга до сих пор находится на этапе изучения. Среди ведущих провоцирующих факторов выделяют:
- наследственная предрасположенность,
- переохлаждение,
- гормональный дисбаланс,
- перенесенные инфекции,
- аллергические заболевания,
- воспалительные болезни кишечника,
- травмы позвоночника,
- повреждения таза,
- хроническая инфекция мочеполовых органов.
Врач-ортопед, стаж работы 12 летУ пациентов обнаруживают с высокой частотой HLA-В 27 ген, но иногда болезнь развивается и при отсутствии маркера.
Провокаторы запускают изменения в иммунной системе, развивается агрессия против клеток собственных суставно-связочных элементов.
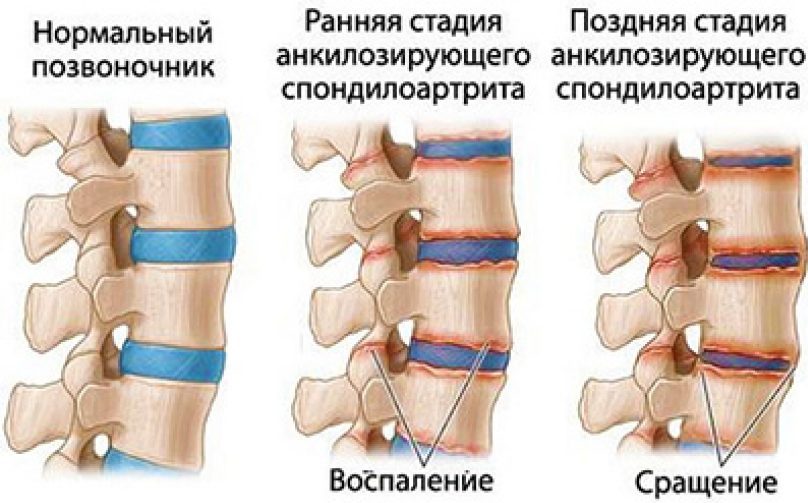
Классификация
В практике клиницистов заболевание классифицируется по ряду признаков – особенностям течения, стадиям, результатам анализов.
По характеру течения
Формы болезни:
- медленно прогрессирующая,
- медленно прогрессирующая с обострениями,
- с быстрым прогрессированием,
- септическое протекание. Наиболее опасное течение, проявляется резким началом с лихорадкой, поражением висцеральных отделов, значительно повышенным СОЭ.
По данным лабораторных исследований
В зависимости от выраженности иммуновоспалительных изменений в анализах крови заболевание делится на разновидности:
| Формы | Изменения СОЭ, мм/ч | СРБ | Дополнительные проявления |
| С минимальной активностью | До 20 | + | Умеренная скованность и болезненность по утрам |
| С умеренной активностью | От 20 до 40 | ++ | Скованность длится 2-3 часа, постоянная болезненность |
| С выраженной активностью | Свыше 40 | +++ | Скованность весь день, резкие боли, экссудативные признаки в суставах, субфебрильная лихорадка |
Анкилозирующий
Имеет типичные симптомы, начинается с поражения крестцово-подвздошной и межпозвонковой зоны. Проявляется воспалительными энтезопатиями, синовитами, изменением костных и суставных элементов.
Серонегативный
Характерен полиморфизм проявлений – одновременное поражение суставов, почек, кишечника, глаз. В лабораторных анализах отсутствует АНФ, но повышен СРБ.
Реактивный
Появление симптомов провоцирует инфекция. Начало острое, бурное. Причиной становятся хламидии или кишечные возбудители. Суставы воспаляются и нередко отекают.
Ювенильный
Болеют дети и подростки после 10 лет. К характерным признакам относятся:
- энтезопатия,
- ассиметричное олиго поражение суставов,
- изменения скелетного остова,
- вовлечение внутренних органов, а также кожи, глаз.
Периферический
Для недуга характерно поражение коленных сочленений, мелких кистевых и подошвенных суставов. Скованность и болезненность максимально выражены в первой половине дня. Воспаление в периферических суставах предшествует изменениям в межпозвонковых сочленениях, иногда процесс протекает одновременно.
Врач-ортопед, стаж работы 12 летВстречается у 10-15% пациентов. У 20-25% больных излечивается бесследно.
Аксиальный
Поражение захватывает позвоночник и крестцово-подвздошные суставы. Недуг встречается с одинаковой частотой как у мужчин, так и у женщин.
Псориатический
Болезнь характеризуется наличием следующих типичных проявлений:
- сакроилеит,
- периартикулярный отек,
- воспаление позвоночных суставов,
- нессиметричность поражения.
Симптомы
Характерные проявления заболевания:
- болезненность в пояснице и крестцово-подвздошных суставах,
- скованность,
- неприятные ощущения в ягодичной зоне,
- тугоподвижность,
- уплощение поясничного лордоза.
Первые признаки
Ранние проявления недуга – скованность в поясничной области, в тазобедренных суставах. Возникает в ночное время, нарастает с утра и после периода обездвиженности. А также неприятные ощущения и болезненность в пояснице. Скованность уменьшается после горячего душа, ванны, двигательной нагрузки.
Болевой синдром
Боль носит постоянный характер, нарастает во второй половине ночи. Значительно усиливается под утро.
Локализуется типично в:
- пояснице,
- крестце,
- ягодицах,
- на задней поверхности бедер.
Врач-ортопед, стаж работы 12 летБолезненность носит 2-х сторонний характер, сопровождается напряженностью мышц. Болезненные ощущения снижаются под действием горячей воды.
Внепозвоночные симптомы
Диагностируются у 30% пациентов. Патологические изменения затрагивают целый ряд систем и органов:
- сердце и сосуды,
- мочевыводящая система,
- легкие,
- глаза.
У больных появляются дополнительно признаки поражения сердечной мышцы, формируется порок или миокардит. В глазном яблоке развивается:
- увеит,
- ирит,
- иридоциклит.
Диагностика
Пациента обследует вертебролог, уточняет анамнез и жалобы, проводит физикальный осмотр. Врач ощупывает суставы и позвоночник, выявляет объем движений.
Для подтверждения диагноза назначает дополнительные исследования.
Функциональная
При обследовании пациентов используют следующие методы:
- Рентген в 3-х проекциях. На снимках обращают внимание на расширение суставной полости, изменения и нечеткость костных краев. В стадии разгара появляются эрозии, остеофиты, оссификация. суставная щель значительно сужается. При анкилозе выявляют обызвествление.
- МРТ. Метод информативен на ранних стадиях. На снимках видны воспалительные очаги в костях, разрушения, периостит и участки остеосклероза, трабекулярный отек костного мозга.
Лабораторная
В анализах крови находят подтверждающие воспалительные изменения:
- повышенное СОЭ,
- С-реактивный белок,
- признаки анемии.
В ряде случаев исследуют маркер HLA-В 27 антиген.
Дифференциальная
Недуг дифференцируют от схожих болезней позвоночника дегенеративного характера. С какими заболеваниями проводят дифференциальную диагностику:
| Характерные признаки | Спондилоартрит | Ревматоидный артрит | Остеохондроз |
| Начало недуга | С 15 до 30 лет | 20-50 лет | После 40-50 лет |
| Половая принадлежность | 90-95% мужчины | 75% женщины | Болеют с одинаковой частотой |
| Особенность боли | Воспалительного характера | Воспалительного генеза | Механического характера |
| Артрит | Часто | Часто | Нет |
| Воспалительные изменения в анализах | Часто | Есть | Не бывает |
| Воспаление глаз | Увеит, ирит | Изредка конъюнктивит | Не бывает |
| Сопутствующее поражение внутренних органов | ССС, органы дыхания, мочевыделительная система | Почки, сердце, легкие | Редко |
| Проявления сакроилеита | Всегда | Редко | Нет |
| Изменения подвижности | Появляются рано | Часто в разгар | Практически нет |
Врач-ортопед, стаж работы 12 летПациента дополнительно консультируют нефролог, невролог, ортопед.
Лечение
Терапия болезни комплексная, длительная. Проводится в несколько этапов. Задачи, которые решают во время лечения:
- устранение провоцирующих факторов,
- нормализация иммунных процессов,
- подавление воспаления,
- предотвращение деформации позвоночника и суставов,
- предупреждение гипертонуса продольных спинных мышц.
Врач-ортопед, стаж работы 12 летНа поздних стадиях при обездвиженности и резких болях проводят эндопротезирование.
Медикаментозная терапия
Комплексное лечение начинается с назначения фармакологических препаратов. Эффективные средства для терапии:
| Группы препаратов | Примеры | Особенности воздействия |
| НПВП | «Целекоксиб» | Устраняют болевые и воспалительные проявления |
| «Мовалис» | ||
| «Сульфасалазин» | ||
| «Фенилбутазон» | ||
| «Нимесулид» | ||
| Ингибиторы ФНО-альфа | «Голимумаб» | Снимают воспаление, боль и скованность |
| «Этанерцепт» | ||
| «Адалимумаб» | ||
| «Инфликсимаб» | ||
| Глюкокортикоиды | «Дипроспан» | Уменьшают эффективно воспаление, боль и отечность |
| «Метипред» | ||
| «Гидрокортизон» | ||
| Иммунодепрессанты | «Азатиоприн» | Тормозят патологические иммунные реакции |
| «Хлорбутин» | ||
| «Метотрексат» | ||
| «Циклофосфамид» |
Физиотерапия
Полезное воздействие оказывают физиотерапевтические процедуры:
- ванны азотные, сероводородные, радоновые,
- лечение грязями,
- фонофорез с гидрокортизоном,
- УВЧ-терапия,
- магнитотерапия,
- электрофорез с лидазой,
- индуктотермия,
- рефлексотерапия.
В организме ослабевает болевой синдром, восстанавливаются трофические и обменные процессы, уменьшаются воспалительные проявления.
В терапии эффективно применяют лазеротерапию. Метод оказывает противовоспалительное воздействие, улучшает крово- и лимфоток.
Для лечения лазером есть противопоказания:
- почечная или сердечная недостаточность,
- онкопатология,
- непереносимость лазерного воздействия.
ЛФК и массаж
Лечебная физкультура – важная составляющая лечения на стадии стихания обострения. С помощью занятий и массажа:
- укрепляют мышечный остов,
- предупреждают атрофию мускулатуры,
- тормозят прогрессирование скованности.
Гимнастика по 30 минут 2 раза в день. Назначают кинезиотерапию и дыхательные упражнения. В период ремиссии полезно плавать, ходить на лыжах по ровным дорожкам.
Осложнения
 Заболевание имеет неблагоприятные последствия:
Заболевание имеет неблагоприятные последствия:
- при поражении сердца – брадикардия, пороки, острая или хроническая недостаточность,
- со стороны почек – амилоидоз,
- при воспалении глаз – слепота или частичная утрата зрения,
- анкилоз и деформация позвоночника,
- в легких с переходом в дыхательную патологию,
- нарушения подвижности вплоть до полного обездвиживания.
Врач-ортопед, стаж работы 12 летПрогноз неблагоприятный при вовлечении тазобедренных суставов.
Профилактика
Специфических профилактических мероприятий не разработано. Для предупреждения обострений больным показаны:
- массаж,
- гимнастика,
- сон на твердой поверхности,
- систематические закаливания,
- правильное питание.
Врач-ортопед, стаж работы 12 летНельзя бесконтрольно принимать иммуностимуляторы, следует избегать инфекций, переутомления физического и нервного.
Диете уделяется особая роль. Рекомендовано больше вводить продуктов, богатых витаминами и железом. Отличное решение , переход на Средиземноморскую диету, в которой предпочтение отдается:
- свежим овощам и фруктам,
- салатам и зелени,
- морепродуктам,
- нерафинированным маслам – льняному, оливковому.
Врач-ортопед, стаж работы 12 летСредиземноморская диета примечательна высоким уровнем противовоспалительных веществ, Омега-3, витаминов и антиоксидантов.
Противовоспалительные элементы есть в таких продуктах, как:
- скумбрия,
- лосось,
- рапс,
- оливки,
- лен.
Антиоксидантами богаты ягоды, цитрусовые, капуста, масла.
Из питания важно исключить:
- жирные сорта мяса,
- колбасные изделия,
- алкогольные напитки,
- кофе.
Анкилозирующий спондилоартрит подлежит комплексной терапии. Наибольший эффект приносят НПВП-препараты, новая группа ингибиторов ФНО. Медикаментозное лечение дополняют физиотерапией и ЛФК. Чем раньше начинать терапию, тем выше вероятность приостановить прогрессирование и перевести болезнь в стойкую ремиссию.
